燒傷感染(暫無)
燒傷后全身感染的臨床特點
燒傷后全身感染的臨床特點,雖然新型抗生素不斷應用于臨床,治療措施幾經改進,營養和免疫增強劑的補充大幅度增加,但大面積燒傷患者主要致死原因仍然是燒傷敗血癥或創面膿毒癥,據國內外統計數字表明,死亡病人中有66.7%~75%與感染有關。
(1)燒傷全身性感染的發病期
全身性感染根據發病時期可以分為早期和后期兩個階段,兩者發病特點和影響因素不同。
①早期感染:燒傷后兩周內發病者屬早期感染,這一階段侵襲性感染發生率高,是全身侵襲性感染的發病高峰,約占60%左右,發病急,特別在休克期發病者,其臨床表現往往與燒傷休克相混淆,如脈搏加快,呼吸急促,血壓下降等,應注意鑒別診斷,早期感染的治療較困難,病人死亡率較高。
燒傷早期感染發生率高與以下因素有關,首先燒傷后兩周內機體免疫功能明顯紊亂,其次燒傷病人早期合并癥多,如休克,腎功能損傷,肺功能損傷等,休克期渡過不平衡的病人敗血癥發生率高,另外早期水腫影響局部血液循環,肉芽組織未形成,局部防御屏障不健全,易于發生侵襲性感染。
早期感染多表現為低體溫,白細胞減少,精神遏制等低反應狀態。
②后期感染:燒傷兩周以后發生的感染屬后期感染,發病率比早期低,主要與創面處理不當和不合理應用抗生素有關,積極處理創面,盡早切痂植皮覆蓋創面是預防感染的關鍵,若脫痂后大面積肉芽組織裸露最易誘發侵襲性感染,抗生素使用不當可以造成機會菌感染,另外全身營養支持療法不當,蛋白及熱量攝入不足,致使機體長期消耗衰竭,也是后期發生感染的主要原因,后期感染多表現為高體溫,白細胞增高,精神亢奮等高反應狀態。
(2)燒傷侵襲性感染的癥狀
侵襲性感染的臨床表現復雜,大致可歸納為高反應型和低反應型兩種類型,主要表現:
①精神狀態:高反應型病人可表現為高度興奮,譫妄,幻視,幻覺,嚴重時出現狂躁,低反應型病人為遏制狀態,表現為少語,嗜睡,甚至昏迷。
②體溫:體溫表現高熱或體溫下降,嚴重燒傷病人由于超高代謝,體溫常維持在37℃~38.5℃左右,并不一定說明正發生侵襲性感染,若體溫高達39℃或降至36℃以下就應注意是否發生感染。
③脈搏:表現為加速可達150次/分以上,病危期脈搏緩慢提示預后不良。
④呼吸:呼吸變化是重要特征,表現為呼吸急促或呼吸淺快或鼻翼扇動等呼吸困難癥狀。
⑤胃腸功能:食欲不振是普遍的癥狀,有的病人表現為惡心,嘔吐,腹瀉較少見,若出現腸麻痹導致腹脹則是特異的特征。
⑥血壓:血壓下降多為膿毒性休克,說明病情較危重,但一部分病人血壓無明顯變化。
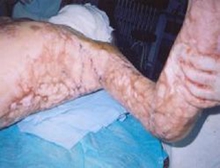
⑦創面變化:結合創面的變化可以診斷侵襲性感染,多表現為分泌物增多且有特殊氣味,焦痂潮解脫落,肉芽水腫潰爛,痂下積濃等。
⑧壞死斑:創面及正常皮膚可出現出血點壞死斑,呈暗紅色或灰黑色,壞死斑可由細菌或真菌引起,是預后不良的指征。
- 友情鏈接:
- 燒傷感染地方信息